¿Pero realmente funcionan los psicodélicos en la depresión?
El 16 de marzo de 2026, dos estudios pusieron sobre la mesa la cruda realidad que a muchos, incluido a mí, nos parecía demasiado evidente: los psicodélicos como la psilocibina no están arrasando en ensayos clínicos contra la depresión como prometían los titulares de hace unos años. Uno de estos ensayos, con 144 sujetos en Alemania lidereado por un grupo especializado en trastornos resistentes a tratamientos convencionales, comparó dosis altas y bajas de psilocibina con un placebo activo —una pastilla trampa que causa efectos físicos pero sin alucinaciones— y con psicoterapia de acompañamiento.
El resultado fue, en palabras finas, “inconcluso”. Sí, los pacientes que recibieron psilocibina mostraron mejoría, pero no lo suficiente como para hacer palidecer al placebo. Seis semanas después, las diferencias se hicieron un poco más evidentes, pero ni por asomo como para cantar victoria. O sea, engancharse a la promesa de que estas sustancias están revolucionando la psiquiatría es, hoy por hoy, al menos un ejercicio de optimismo al límite.
Parece que los psicodélicos aún no logran romper el techo que se espera de ellos. Pero no cualquier placebo, ojo: fue un placebo “activo”, diseñado para simular sensaciones físicas y confundir a los participantes. ¿Y qué hacen la mayoría de los otros ensayos? Usan placebos normales que los sujetos adivinan a kilómetros de distancia porque no hay ni un brillo ni hiperventilación. La dificultad clave que enfrentan estos estudios es, literalmente, ocultar que uno está bajo el efecto de una sustancia que altera la mente.
El “knowcebo”: el fantasma que altera los ensayos de psicodélicos
La mayor traba que enfrentan las pruebas clínicas con psicodélicos no es solo un placebo tradicional, sino un fenómeno psicológico que los científicos han bautizado como “knowcebo”. Esta variante tóxica del placebo ocurre cuando los sujetos saben o sospechan que NO están tomando la droga activa y, por ende, tienen una respuesta negativa —se decepcionan, se frustran, incluso empeoran—. Es casi como un pequeño microinfierno emocional autoinfligido, pero en un contexto experimental.
Balázs Szigeti y su equipo en UCSF revisaron 24 estudios “open label”, esos donde los participantes sabían qué sustancia recibían (psicodélico o antidepresivo tradicional). Sorpresivamente, las drogas psicodélicas no mostraron ser mejores que los antidepresivos estándar.
El “knowcebo” le da una doble ventaja a los psicodélicos: quienes reciben la droga saben que la recibieron y por tanto esperan efectos positivos (más placebo positivo) y quienes saben que no la recibieron —el placebo— dan un paso atrás en expectativa y mejora. Esto inflama artificialmente la diferencia entre los dos grupos.
Para ponerlo en números: en antidepresivos tradicionales, el placebo baja síntomas alrededor de 8 puntos en una escala clínica; los antidepresivos reales bajan unos 10 puntos, dejando apenas 2 puntos de ventaja real. Pero con psicodélicos, el placebo solo baja 4 puntos (porque el “knowcebo” reduce el efecto), y la droga baja los dichosos 10, así que parece que mejoran 6 puntos y la cosa se ve mucho más contundente.
Pero esta ilusión puede ser un espejismo que infló el hype sin justificación médica.
Pequeños estudios, grandes titulares: la sobredosis de hype
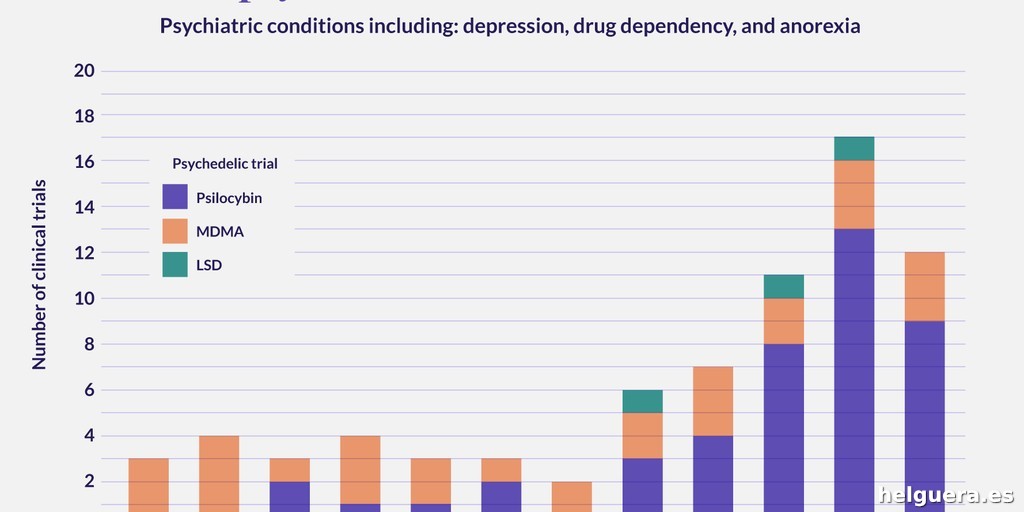
¿Por qué ha sido tan fácil vender la idea de que los psicodélicos serían el gran salto en el tratamiento de la salud mental cuando los datos duros no son tan prometedores? Esto no se entiende sin saber cómo funciona la ciencia hoy: ensayos clínicos pequeños, a veces con apenas unas docenas de pacientes, publicados en revistas prestigiosas y con acompañamiento de comunicados de prensa que explotan los aspectos más sensacionales sin matices.
¿Un ensayo con 20 o 30 pacientes deja en evidencia lo que un ensayo sólido con cientos no soportaría? Pues claro. ¿Pero quién se para a leer los detalles? Nadie. Esa relación tóxica entre ciencia, marketing y periodismo ha alimentado la narrativa de que “la revolución psicodélica está aquí” con mucha anticipación y poca base.
Y tiene sentido que se quiera tanto creer. Los tratamientos para depresión llevan décadas sin innovar realmente desde los años 80, con los antidepresivos basados en inhibidores selectivos de la recaptación de serotonina (SSRIs) como padrinos de la monotonía farmacológica. La desesperación en el ámbito psiquiátrico es palpable, y la novedad siempre vende.
David Owens, experto del University of Edinburgh, expresa con ironía pero también con tristeza que “psiquiatría está atrapada en teorías caducas” y que un psicodélico que no sea interno del club sería una noticia bien recibida. Pero que no le venga nadie con más SSRI, por favor.
Este cóctel de necesidad urgente, expectativas culturales sobre drogas “cool” y ansias de novedad ha alimentado un boom mediático que probablemente el propio mundo científico desearía manejar con más calma y rigor.
¿Es el placebo algo malo? A lo mejor no tanto
Aquí llega uno de los giros más interesantes y menos discutidos: a lo mejor ese poder del efecto placebo (más que placebo se podría decir “expectativa”) no es un problema, sino una herramienta.
Según Szigeti, el “placebo es la expectativa de beneficio” y cuanto mayor sea esa expectativa, mejor la respuesta de los pacientes. Esto abre un dilema ético y pragmático: ¿debemos bajar el volumen del hype para que los datos sean más fiables y científicos, aunque ello disminuya la eficacia real en la población?
La realidad aquí es un poco sui generis. Muchos pacientes psiquiátricos probablemente no estén preocupados si una mejoría viene del efecto “real” de la droga o de la expectativa positiva y la psicoterapia concomitante.
Por eso, mientras la ciencia plantee la necesidad de comprender bien qué pasa con estos compuestos, el público puede aprovechar una suerte de efecto placebo potenciado por la expectación generada. Mejor sentir alivio (aunque sea parcialmente sugestivo) que no sentirlo en absoluto.
Y eso se superpone con el hecho de que la experiencia psicodélica misma puede cambiar percepciones, emociones y, en definitiva, la calidad de vida a corto plazo (aunque el mecanismo biológico real detrás se mantenga oscuro).
Los ensayos futuros deben ser cuidadosos y transparentes: la ciencia debe llegar con la gorra y los ojos bien abiertos, pero sin arruinar la fiesta de quienes creen que estas sustancias pueden ayudarles a salir de un pozo emocional profundo.
¿Por qué es tan difícil estudiar los psicodélicos? Lo que no te han contado
Antes de caer en la narrativa fácil de “no sirven porque no hay datos concluyentes”, hay que entender técnicamente por qué estos estudios clínicos con psicodélicos son particularmente jodidos. No es solo que la sustancia produzca alucinaciones o altere la percepción; es que todo el sistema de doble ciego —la regla de oro en farmacología experimental— prácticamente se derrumba.
Un placebo habitual no funciona, porque un paciente se dará cuenta de si está “fumado” o no. Con un placebo activo que provoque algunos síntomas físicos, se intenta colocar un parachoques, pero las alucinaciones son inconfundibles.
Esto hace que los voluntarios sepan qué están tomando (o lo sospechen), afectando sus expectativas y la manera en que reportan sus síntomas después. Ese problema es la raíz del “knowcebo”.
Además, el contexto es fundamental en tratamientos con psicodélicos: la terapia psicológica simultánea, el entorno, las interacciones con los terapeutas, la mentalización previa y la preparación del paciente se unen para que la experiencia no sea solo química, sino una performance conjunta.
Por si fuera poco, medir “depresión” o “ansiedad” es complicado, dependiente de escalas que a menudo miden estados subjetivos; el margen para la variabilidad personal y el sesgo es grande.
En resumen, no es solo que no funcionen estas sustancias, sino que la caja de herramientas necesaria para evaluarlas con estándares convencionales está rota o al menos muy deteriorada para este tipo de drogas.
Mientras se avance en metodologías más robustas —por ejemplo, usando biomarcadores o nuevas formas de enmascarar la droga en ensayos— la realidad es que vamos a tener que vivir con esa incertidumbre al menos por unos años más.
¿Y ahora qué? ¿Hay futuro real para la investigación psicodélica?
Tratar de despejar la niebla que rodea las drogas psicodélicas en medicina mental es tan necesario como complejo. El consenso de expertos como Owens y Szigeti es claro: estos tiempos son potencialmente emocionantes, pero solo si la investigación se hace con los ojos bien abiertos y sin caer en golpes de efecto publicitarios vacíos.
Los próximos años deberían ser un punto de inflexión, pasando de estudios pequeños y mal controlados a ensayos multicéntricos, con más rigor, tamaño y diversidad demográfica.
También es imprescindible el desarrollo de tecnologías para minimizar el “knowcebo” y mejorar la “ceguera” en los ensayos, así como protocolos que aislen el efecto real de la sustancia y el efecto contextual-terapéutico.
No todo es pesimismo: la psilocibina y compuestos similares pueden acabar siendo una herramienta más en el arsenal terapéutico, ayudando a ciertos perfiles de pacientes cuando se manipulan bien variables como el acompañamiento psicológico y la dosificación.
Claro que ni de coña va a ser la cura mágica, ni la panacea que los memes de internet y algunos gurús venden a precio de oro.
Por ahora, más vale ir con pies de plomo. El placebo y el knowcebo forman un juego del gato y el ratón. Mientras no sepamos qué se esconde detrás de la cortina, mejor no fliparse prometiendo la luna que no está tan cerca como parecía.
¿La tecnología puede salvar la investigación psicodélica?
¿Se puede meter un chip en la cabeza para rastrear mejor los efectos o usar inteligencia artificial para descubrir patrones ocultos en los ensayos clínicos? Seguro que sí, pero no va a ser la varita mágica que resuelva todos los problemas.
Tecnologías emergentes como neuroimagen avanzada, análisis de datos mega masivos y biomarcadores moleculares sí tienen potencial para desentrañar cómo y para quién funcionan realmente estas sustancias.
Pero cuidado: no es sólo cuestión de tecnología. La investigación en psicodélicos se topa con ese wildcard que es la mente humana, la subjetividad y la expectación cultural. Dazu se añade la componente legal y social que todavía estigmatiza estas sustancias.
Aunque podamos probar a fondo el mecanismo a nivel cerebral, el contexto psicológico y social es crítico. Sin entender eso, la tecnología puede acabar siendo tan inútil como un hardware potente sin buen software.
En resumen, la tecnología es una pieza del puzzle. Pero mientras no juzguemos el conjunto con honestidad intelectual y rigor crítico, esta área seguirá siendo un terreno movedizo y lleno de obstáculos por superar.
¿El hype merece un reset? Absolutamente. ¿Una cagada total y definitiva? Ni de cerca. El futuro de la terapia con psicodélicos todavía depende de dejar de vender humo y encender el motor de la ciencia seria, con menos fanatismo y más datos de verdad.